Jaime de Althaus
Para Lampadia
La explosión social en Chile es una llamada de atención sobre la necesidad de mejorar sustancialmente la calidad de los servicios públicos en nuestro país, y en particular los de Salud. Los peruanos tienen que sentirse bien atendidos, que el sistema les resuelve el problema de salud por el que acudieron y que se llevan sus medicamentos gratis.
En su discurso de presentación de las políticas de gobierno realizado el 30 de octubre, el presidente del consejo de ministros, Vicente Zeballos, anunció varias medidas en ese sentido: un decreto de urgencia (DU) para que la población pueda tener acceso a medicamentos genéricos baratos, otro decreto de urgencia estableciendo el Aseguramiento Universal en Salud (AUS), por medio del cual los 4 millones de peruanos que aún no cuentan con seguro de salud alguno puedan acceder al Seguro Integral de Salud (SIS). Y la implementación de un Modelo de Cuidado Integral de Salud para las personas, familias y la comunidad a nivel nacional, entre otras medidas.
Cabe preguntarse, entonces, si esas normas implican que el gobierno ha puesto en marcha una reforma seria de la salud y si están bien orientadas.
En esta nota nos concentraremos en el primero de los DU, el de medicamentos genéricos. Este fue presentado como una medida para que la población de escasos recursos tenga acceso a medicamentos genéricos de bajo costo, obligando a las farmacias a mantener un stock determinado de 40 genéricos puros. Esta puede ser una norma positiva en la medida en que las cadenas de farmacias estén ofreciendo en mayor medida medicamentos genéricos de marca, más caros, que los genéricos puros, aunque es probable que afecte a las pequeñas boticas que no podrían cumplir con el stock obligatorio, que aún está por fijarse. Pero la mayor parte del problema, como veremos, está en la corrupción y desabastecimiento de medicamentos en los establecimientos del Estado, que atienden al 80% de los peruanos.

 ¿Hay intervencionismo?
¿Hay intervencionismo?
Comencemos por la obligación que tendrán las farmacias de mantener un stock de medicamentos genéricos puros. Jaime Dupuy, de Comex, opina que establecer listas de disponibilidad en las farmacias y boticas privadas podría considerarse inconstitucional, por afectación del libre mercado y la libertad de empresa.
Pero hay quienes opinan que tal intervención se justifica ante el carácter casi monopólico de ese mercado. Incluso hay quienes consideran que habría que ir más allá y fijar un “mark up”, es decir, un porcentaje máximo de margen sobre el costo de adquisición del medicamento, pues –se argumenta- tener genéricos disponibles no necesariamente impedirá que las cadenas vendan productos con un alto margen para ellas. Es así –se afirma- como se regula en los países de la OECD, en Europa. Se le pediría una declaración jurada a las cadenas y a los proveedores, y eventualmente se auditaría esas declaraciones.
Sin embargo, también es cierto que empezar a regular precios, aunque sea de esa manera, podría ser peligroso pues no sabemos dónde podemos acabar en un área políticamente sensible. Las empresas podrían terminar siendo afectadas en su rentabilidad y sobrevivencia.
Calidad de los genéricos: intercambiabilidad
Un problema serio es la calidad de los genéricos, pues mientras el público no confíe en la idoneidad de los genéricos puros, seguirá comprando genéricos de marca, pese a que cuestan más caro. Según Vincent Poirer-Garneau de Apoyo, el 50% de las personas prefiere genéricos de marca, por seguridad. Y los que compran genéricos puros se arriesgan a agravar su enfermedad con consecuencias que pueden ser eventualmente fatales.
Lo que debe hacerse, entonces, señala Poirer-Garneau, es aplicar la ley de intercambiabilidad que se dictó el 2009, de modo de asegurar, con estudios, que los genéricos son igualmente eficaces que los productos originales. Con eso, las marcas ya no tendrían sentido y los consumidores podrían pedir el principio activo más barato con la seguridad de que es igual al producto original.
Vincent Poirer-Garneau pone los ejemplos de Chile y México donde la aplicación de políticas de intercambiabilidad ha llevado a que el consumo de genéricos en el mercado pase de 59% a 71% en el primer caso y de 50% a 88% en el segundo caso. En el Perú ese porcentaje era del orden del 38% el 2017 y podría subir hasta el 76% si, luego de aplicar políticas de intercambiabilidad, se diera el incremento mexicano.
Según Vincent Poirer-Garneau, el primer año el costo de las pruebas para verificar la intercambiabilidad de los genéricos no superaría el 1% de los ingresos de los principales laboratorios en el Perú (48 millones de soles). Esto basado en la experiencia chilena, en donde se exigía analizar una primera lista de 79 ingredientes farmacéutico activos (IFA), cada uno con seis moléculas (un total de 474 moléculas). De estos, 20% eran in vivo, a un costo promedio de S/385 mil por prueba, mientras que el resto eran in vitro, a un costo promedio de S/30 mil por prueba. Pero es el Estado quien tendría que exigirlo, quien a su vez tendría que gastar 24 millones de soles para supervisar el cumplimiento de la norma. Pero, según Poirer-Garneau, luego de ello, los pacientes se ahorrarían 2 mil millones de soles al comprar genéricos puros intercambiables en lugar de genéricos de marca.
Además, se puede hacer valer los estudios de intercambiabilidad de los países de alta vigilancia sanitaria, lo que está previsto en la ley, pero la Digemid, al decir de la industria, no les da trámite a los pedidos presentados. Según Angela Flores de Alafarpe, los laboratorios han elevado, desde marzo del 2019, 50 expedientes de este tipo para su aprobación a la Digemid, y no ha salido ninguno.
Establecimientos del Estado desabastecidos
Pero, como decíamos más arriba, el problema principal está en los establecimientos del Estado, donde acuden cerca del 80% de los peruanos sin que, en muchos casos, encuentren los medicamentos que les recetan. Ellos deberían tener acceso no a genéricos baratos, sino gratuitos, pero la realidad es que un 40% de las personas atendidas por el SIS no pueden llevarse sus medicamentos gratis. En muchos casos hay corrupción: recetas falsas para obtener medicamentos que luego son desviados a las farmacias cercanas a los establecimientos, por ejemplo. También hay problemas de gestión: según José Ignacio Beteta, de Contribuyentes por respeto, este año se destinó 807 millones de soles para compra de medicamentos pero al mes de noviembre el gobierno nacional, que dispone del 60% de ese monto, solo había ejecutado el 50% del presupuesto.
Es más, si los 4 millones de peruanos que aún no están cubiertos por seguro alguno y que serían incorporados al SIS, encontraran también medicamentos gratuitos en los establecimientos de Salud del Estado, ya nadie en el Perú tendría que ir a las farmacias a comprar lo que no encuentra en la botica pública.
Operador logístico central potenciado
Hay que decir, sin embargo, que el DU pretende atacar este problema definiendo unos llamados “recursos estratégicos de salud” que serán adquiridos y distribuidos por medio de un operador logístico central, el actual CENARES, que sería modernizado y potenciado para tal efecto. Según Gustavo Rosell, viceministro de Salud, este operador logístico central atendería primero a los establecimientos del Ministerio de Lima, luego a los de los gobiernos regionales y finalmente a Essalud y las sanidades de las fuerzas armadas y policiales. A todo el sector público.
La idea es centralizar las compras y los pagos. En la actualidad, hay 176 unidades ejecutoras (hospitales, regiones) compradoras de medicamentos. La idea es que, a la larga, solo haya una. El Dr. Victor Bocangel, Coordinador del Programa Creación de Redes Integradas de Salud, me informa que el CENARES ejecuta el 65% del presupuesto destinado a productos farmacéuticos adquiriendo el 40% de los ítems que comprende el petitorio nacional de medicamentos, que alcanza a 748 productos. El CENARES los compra, pero los pagan las regiones o los establecimientos, y eso es un problema porque el proveedor gana una licitación a nivel central pero luego el establecimiento no ejecuta la orden de compra y no paga. El establecimiento aprovecha el dinero sobrante para hacer compras al menudeo que suelen ser corruptas. Con este nuevo sistema el CENARES compraría y pagaría. El dinero no se descentralizaría. Además, al haber comprador único para los medicamentos y equipos para todo el Estado, se conseguiría mejores precios y habría más transparencia.
La idea es que CENARES haga todas las compras y pague a los proveedores cuando estos entreguen en el punto de destino.
¿Cómo asegurar que CENARES se convierta en una unidad eficiente, tecnificada y transparente? Según la ex Ministra Tomas, ese es uno de los 5 componentes del proyecto de Modelo de Cuidado Integral que se implementará al principio en seis redes integradas con un préstamo del Banco Mundial y del BID por un total de $300 millones de dólares, de los cuales $30 millones se destinarán al almacén central y otros elementos de este operador logístico.
En efecto, el quinto componente de ese proyecto se define así: “inversión para mejorar la dotación, programación, almacenamiento, distribución y entrega de medicamentos e insumos a los usuarios, mejorando la capacidad resolutiva de los establecimientos de salud que resuelva el problema de disponibilidad y acceso a los medicamentos”.
¿Mejor tercerizarlo?
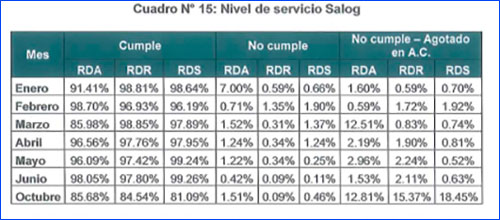
Jaime Dupuy de COMEX, sin embargo, opina que “si la idea es que el propio CENARES (MINSA) sea quien compre y a su vez sea el operador logístico, creo que no se solucionará mucho el problema. Tercerizar la figura del operador logístico y el uso de TIC para el planeamiento y distribución, como el caso de SALOG con ESSALUD, parece más efectivo”.
Essalud, efectivamente, tiene ese servicio logístico tercerizado para Lima en la empresa SALOG. La experta Janice Seinfeld dice en entrevista en La República (17/11/19): “Cuando los afiliados al SIS van a buscar algo uno de cada dos pacientes recibe todo lo recetado. Es bajo. En el caso de Essalud la disponibilidad es bastante más alta: 9 de cada 10 reciben lo recetado. Essalud tiene un operador logístico privado y cuando no hay un medicamento se puede ver en qué parte de la cadena se quedó. Ese sistema de información se necesita en el Minsa y en los gobiernos regionales. La ventaja de un privado es que se le puede exigir un estándar de calidad mucho más alto”.
Moisés Rosas, ex jefe del SIS, piensa que existe el riesgo de que la adquisición y distribución centralizadas no funcione bien, y que es clave la demanda de los establecimientos. En realidad –explica- un establecimiento o dirección regional de Salud puede ser eficiente en la adquisición y distribución de medicamentos si es que se aplica los incentivos de gestión adecuados. Si el SIS les retiene el 30% del presupuesto cuando se vea que los pacientes no se están llevando los medicamentos gratis, entonces esas unidades ejecutoras tienen que negociar y aplicar mejoras y recién se les entrega el presupuesto cuando demuestran que están entregando los medicamentos a los pacientes. Se trata del manejo de un pago condicionado muy poderoso.
Ángela Flores también pone énfasis en la necesidad de que se aplique el modelo de pago por resultados. Se trata de garantizar que efectivamente lo que compre el operador logístico llegue oportunamente al establecimiento y sea de calidad, seguro y eficaz para los pacientes. La trazabilidad es fundamental en esto.
Jaime Dupuy de COMEX advierte, por su lado, una preocupación distinta: que el DU insiste en la posibilidad de hacer compras directas en el extranjero, lo que debería permitirse solo en casos de emergencia, pues “si tienes un buen sistema de compras público no necesitarías hacerlo”. Además, señala, se dispone la posibilidad de que el mismo MINSA comercialice al público medicamentos genéricos, lo que sería inconstitucional, por el rol subsidiario del Estado.
Resumen
En resumen, si queremos que la gente compre genéricos baratos en las farmacias, estos tienen que ser intercambiables, y para eso se requiere realizar las pruebas correspondientes. Los ahorros en el gasto de bolsillo serían muy grandes. Pero el problema principal está en el desabastecimiento de los establecimientos del Estado, donde los medicamentos deben ser no baratos, sino gratuitos, para el 80% de los peruanos que se atiende allí. Para resolver eso el gobierno está planteando reforzar y modernizar un operador logístico central, pero sería mejor que esa función fuese tercerizada en un operador privado. Lampadia